Articoli per la parola chiave ‘OSAS’
Apnee del sonno e incidenti vascolari cerebrali
Vi segnaliamo un articolo, pubblicato pochi giorni fa sullo American Journal of Respiratory and Critical Care Medicine, nel quale viene sintetizzata una parte dei risultati dello sleep heart health study, un esteso studio longitudinale sulle relazioni fra sonno e patologie vascolari cerebrali.
5422 soggetti senza nessun precedente di ischemia cerebrale sono stati sottoposti a polisonnografia fra il 1995 e il 1998, e poi seguiti per un periodo di tempo successivo (mediana di 8,7 anni).
Lo scopo dello studio era confermare l’esistenza di una associazione fra la gravità della apnea ostruttiva del sonno e la incidenza di episodi di ictus cerebrale.
Nel periodo studiato si sono verificati 193 episodi di ictus cerebrale. La correlazione fra OSAS e ictus è risultata molto stretta nel sesso maschile: gli uomini con AHI maggiore di 19 risultano avere un rischio di avere un ictus 2,86 volte maggiore di quelli con AHI minore di 5 . Nel range di AHI fra 5 e 25 ogni punto in più di AHI è associato ad un aumento del 6% della frequenza di ictus cerebrale.
Nelle donne l’associazione sembra meno stretta, comunque un AHI maggiore di 25 ha comportato una maggiore frequenza di ictus anche nel sesso femminile.
Questo articolo ci sembra particolarmente significativo per diversi motivi: il tipo di studio (longitudinale), la durata (15 anni fino ad oggi), la dimensione del campione, il prestigio del gruppo di lavoro che ha realizzato il lavoro e della rivista che lo pubblica, sono tutti fattori che lo rendono un momento importante per la definizione sempre più precisa delle conseguenze della sindrome delle apnee del sonno.
Sul sito dello AJRCCM è disponibile l’abstract. Il testo completo è invece disponibile, in PDF, sul sito thoracic.org
YouTube – 25 02 2009 il didjeridoo quale terapia
Vi proponiamo un video sul didjeridoo, realizzato dalla televisione della Svizzera italiana, come terapia alternativa del russamento e della apnea del sonno. Si tratta di uno strumento musicale tradizionale degli aborigeni australiani. Il meccanismo per cui può migliorare le apnee del sonno è spiegato nel video.
Naturalmente un trattamento di questo tipo richiede molto impegno, ma può essere anche piacevole: si tratta di imparare a suonare uno strumento musicale. Il fatto che funzioni è affermato da studi serissimi, come quello pubblicato dal BMJ nel 2005. Una comunicazione sulle modalità di produzione dei suoni del didgeridoo è apparsa sulla prestigiosa rivista Nature.
Benvenuti su Russamentoeapnea
Da oggi il sito è online!
Il nostro desiderio è quello di proporvi una piazza virtuale dove informarsi, discutere e confrontarsi su un problema molto importante, quello del russamento e delle apnee del sonno.
Articoli scientifici sugli apparecchi dentali
a) Due prese di posizione ufficiali di associazioni internazionali sul trattamento della Sleep Apnea con apparecchi dentali
– Aggiornamento al 2005 della posizione ufficiale della Associazione Americana di Medicina del Sonno, pubblicato nella rivista Sleep nel 2006:
Kushida Clete A., Timothy I. Morgenthaler, Michael R. Littner, Cathy A. Alessi, Dennis Bailey, Jack Coleman Jr, Leah Friedman, Max Hirshkowitz, Sheldon Kapen, Milton Kramer, Teofilo Lee-Chiong, Judith Owens, Jeffrey P. Pancer Practice Parameters for the Treatment of Snoring and Obstructive Sleep Apnea with Oral Appliances: An Update for 2005– Sleep, 2005
– Posizione ufficiale della associazione tedesca di Medicina del Sonno Odontoiatrica (2007) :
Schwarting S, Schlieper, A Hauschild Position paper on the use of mandibular advancement devices in adults with sleep-related breathing disorders. A position paper of the German Society of Dental Sleep Medicine (Deutsche Gesellschaft Zahnaerztliche Schlafmedizin, DGZS) – Sleep and Breathing, 2007
b) Revisioni generali della letteratura sull’uso di apparecchi dentali nella terapia delle apnee del sonno
- Efficacy and comorbidity of oral appliances in the treatment of obstructive sleep apnea–hypopnea: a systematic review Hoekema A, Stegenga B, De Bont LG Crit Rev Oral Biol Med, 2004
- Review of oral appliances for treatment of sleep-disordered breathing Hoffstein V Sleep and Breathing, 2007
- Oral appliances for snoring and sleep apnea: a review Ferguson KA, Cartwright R, Rogers R, Schmidt-Nowara W Sleep, 2006
- Alternative for OSAHS treatment: selection of patients for upper airway surgery and oral appliances Boudewyns A, Marklund M, Hochban W European Respiratory Review, 2007
c) Articoli sul funzionamento degli apparecchi dentali (Oral Appliances, Oral Devices) nella terapia della OSAS
1) Alcuni studi sulle esperienze con diversi tipi di apparecchi orali dal 1998 al 2004
- The Effect of a Mandibular Advancement Device on Apneas and Sleep in Patients With Obstructive Sleep Apnea Marklund Marie, KA Franklin, C Sahlin, and R Lundgren Chest,1998
- Evaluation of Variable Mandibular Advancement Appliance for Treatment of Snoring and Sleep Apnea Pancer Jeffrey, Salem Al-Faifi, Mohamed Al-Faifi, Victor Hoffstein Chest, 1999
- Case Control Study in the Treatment of Obstructive Sleep-Disordered Breathing with a Mandibular Protrusive Appliance Rose Edmund C. , Martin Germann, Stephan Sorichter and Irmtrud E. Jonas J Orofac Orthop, 2004 (ABS)
2) Lavori, più recenti, di confronto fra i risultati del trattamento con apparecchi dentali e con la CPAP (considerata lo standard di riferimento). Rispetto ai lavori precedenti c’è maggiore avanzamento della mandibola e molto maggiore percentuale di successi anche nei casi di apnea moderata e severa.
- Obstructive sleep apnea therapy Hoekema A, Stegenga B, Wijkstra PJ, Van der Hoeven JH, Journal of Dental Research 2008
- Titrated mandibular advancement versus positive airway pressure for sleep apnea Gagnadoux F, Fleury B, Vieille B, Meslier N, N’Guyen X L, Trzepizur W, Racineux J L European Respiratory Journal, 2009 (ABS)
3) Uno studio sulla accettazione della terapia con ORM
- Vecchierini M.F. , D. Leger , J.P. Laaban , G. Putterman , M. Figueredo , J. Levy, C. Vacher , P.J. Monteyrol , P. Philip Efficacy and compliance of mandibular repositioning device in obstructive sleep apnea syndrome under a patient-driven protocol of care Sleep Medicine, 2008
4) Articolo recentissimo, molto interessante per le implicazioni in medicina interna:
- Effects on blood pressure after treatment of obstructive sleep apnoea with a mandibular advancement appliance – a three-year follow-up Andrén A, Sjöquist M, Tegelberg A. J Oral Rehabil. 2009 Oct;36(10) :719-25. Epub 2009 Aug 12 (ABS)
5) Un lavoro sull’uso dei dispositivi non-individuali (“boil-and-bite”)
- Comparison of a Custom-made and a Thermoplastic Oral Appliance for the Treatment of Mild Sleep Apnea Vanderveken Olivier M., Annick Devolder, Marie Marklund, An N. Boudewyns, Marc J. Braem, Walter Okkerse, Johan A. Verbraecken, Karl A. Franklin, Wilfried A. De Backer and Paul H. Van de Heyning – AJRCCM, 2008
6) Un articolo sulla Sleep Nasendoscopy e la sua potenziale utilità nel capire la sede di ostruzione delle vie aeree e predire il successo della terapia con apparecchi dentali
- Sleep nasendoscopy: a diagnostic tool for predicting treatment success with mandibular advancement splints in obstructive sleep apnoea Johal Ama, Joanna M. Battagel and Bhik T. Kotecha – Eur J Orthodontics, 2005
Articoli scientifici sulla OSAS
1) Alcune revisioni della letteratura, con bibliografia molto completa:
- Obstructive Sleep Apnea Caples Sean M, Apoor S. Gami, Virend K. Somers – Focus (annals of internal medicine, 2005)
- Obstructive sleep apnoea Flemons Ward W – NEJM 2002
- Obstructive sleep apnoea Malhotra A, White DP – Lancet, 2002 (ABS)
- Sleep Apnea White David P. – Proc Am Thorac Soc, 2006
- Pathophysiology of Adult Obstructive Sleep Apnea Eckert Danny J. and Atul Malhotra – Proc Am Thorac Soc Vol 5. pp 144–153, 2008
2) Anatomia comparata : OSA e acquisizione del linguaggio
- The Great Leap Forward: the anatomic basis for the acquisition of speech and obstructive sleep apnea Davidson TM Sleep medicine, 2003
3) Informazioni cliniche, soprattutto su presentazioni atipiche della malattia:
- Adult Obstructive Sleep Apnea Pathophysiology and Diagnosis Patil Susheel P., Hartmut Schneider, Alan R. Schwartz, and Philip L. Smith Chest, 2007
4) Epidemiologia, studi sulla mortalità da OSAS e sulla correlazione con l’ipertensione arteriosa
- Mortality and apnea index in obstructive sleep apnea. Experience in 385 male patients He J, M H Kryger, F J Zorick, W Conway, and T Roth Chest, 1988
- Sleep Disordered Breathing and Mortality: Eighteen-Year Follow-up of the Wisconsin Sleep Cohort Young Terry, Laurel Finn, Paul E. Peppard, Mariana Szklo-Coxe, Diane Austin, F. Javier Nieto, Robin Stubbs, and K. Mae Hla Sleep, 2008
- Prospective Study of the Association between Sleep-Disordered Breathing and Hypertension Peppard Paul E., Terry Young, Mari Palta,, and James Skatrud NEJM, 2000
- Sleep-related breathing as a of hypertension: fact or fiction? Silverberg, Donald S; Oksenberg, Arie; Iaina, Adrian Current opinion in Nephrology and Hypertension, 1998 No ABS
- Sleep apnea as a risk factor for hypertension Sharabi Yehonatan, Yaron Dagan and Ehud Grossman Current Opinion in Nephrology and Hypertension, 2004
- Sleep Apnea and Cardiovascular Disease Somers Virend K., David P. White, Raouf Amin, William T. Abraham, Fernando Costa, Antonio Culebras, Stephen Daniels, John S. Floras, Carl E. Hunt, Lyle J. Olson, Thomas G. Pickering, Richard Russell, Mary Woo, Terry Young Circulation, 2008
5) OSAS e incidenti stradali:
- Sleepiness, Driving and accidents: sleep-disordered breathing and motor vehicle accidents Young T, J Blustein, L Finn, M Palta Sleep, 1997 Sleep Vol20No8
- The association between Sleep Apnea and the risk of traffic accidents Teràn-Santos J., A. Jimenez-Gomez, J. Cordero-Guevara, and theroup Burgos-Santander NEJM, 1999
6) OSAS e insufficienza cardiaca
- Influence of Obstructive Sleep Apnea on Mortality in Patients With Heart Failure Wang Hanqiao, John D. Parker, Gary E. Newton, John S. Floras, Susanna Mak, Kuo-Liang Chiu, Pimon Ruttanaumpawan, George Tomlinson, Douglas Bradley, Toronto, Ontario, Canada J Am Coll Cardiol, 2007
7) OSAS e infarto del miocardio
- Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study Marin J., S. Carrizo, E. Vicente, A. Agusti The Lancet, Volume 365, Issue 9464, Pages 1046-1053
8) OSAS e aterosclerosi
- Obstructive Sleep Apnea and Atherosclerosis A New Paradigm Lorenzi-Filho Geraldo, Luciano F. Drager – AJRCCM, 2007
- Chronic Intermittent Hypoxia Induces Atherosclerosis Savransky Vladimir, Ashika Nanayakkara, Jianguo Li, Shannon Bevans, Philip L. Smith, Annabelle Rodriguez, and Vsevolod Y. Polotsky – AJRCCM, 2007
Articoli scientifici
Buona parte degli articoli sono disponibili gratuitamente online in versione completa (full text). Per quelli di cui disponibile solo l’abstract, è indicato a lato (ABS)
Gli studi esaminati sono divisi in quattro categorie:
Un modo semplice per valutare il sospetto di sindrome di apnee del sonno è la formula proposta da Flemons nel 2002. Il fattore di rischio considerato più importante da questa formula è la circonferenza del collo , con alcune correzioni.
La circonferenza del collo corrisponde al numero di colletto della vostra camicia. Se non lo conoscete potete misurarla con un metro da sarto (fatto in materiale morbido). Inserite nella casella qui sotto la circonferenza del vostro collo.
Poi inserite nelle caselle corrispondenti gli altri fattori considerati importanti da questa formula (selezionando la casella SI o NO).
Comincia il test
Formula di Flemons
==================================================================================
Come è strutturato il test
- Il fattore considerato più importante è la circonferenza del collo, che viene espressa in centimetri. In linea generale consideriamo normale una circonferenza del collo inferiore o uguale a 41cm per le donne e 43 cm per gli uomini.
- Il secondo fattore considerato è l’ipertensione arteriosa: la presenza di ipertensione comporta l’aggiunta di 4 punti al totale.
- Il terzo è il russamento abituale: se è presente “vale” altri 3 punti.
- Il quarto fattore è la presenza di risvegli notturni con senso di soffocamento, che sono un sintomo importante della apnea del sonno, anche se possono essere causati anche da altre patologie. Se questo sintomo è presente vengono aggiunti altri 3 punti.
Criteri di valutazione
- Un punteggio inferiore a 43 indica una probabilità bassa di presenza della sindrome delle apnee del sonno (OSAS). Questa probabilità viene definita uguale a 1 (valore di base).
- Un punteggio fra 43 e 48 indica una probabilità “media” di OSAS, pari a 4-8 volte quella di base, definita sopra.
- Un punteggio superiore a 48 è indicativo di una probabilità alta di avere una OSAS, valutata in 20 volte la probabilità di base.
==================================================================================
 Se desidera una valutazione medica più completa sul rischio di avere una sindrome delle apnee del sonno, faccia richiesta nella casella sotto di ricevere il questionario completo.
Se desidera una valutazione medica più completa sul rischio di avere una sindrome delle apnee del sonno, faccia richiesta nella casella sotto di ricevere il questionario completo.
Glielo invieremo al più presto per e-mail: quando lo riceverà, compili il questionario e lo rimandi, sempre per e-mail, all’indirizzo dello studio. Alcune domande sono le stesse che ha già visto nelle pagine su “I nostri test” (BMI, ESS, TSS, VSS, Flemons), ma la preghiamo di scrivere di nuovo le risposte in modo che siano valutate tutte insieme.
E’ necessario inserire nome e indirizzo e-mail, perché le risponderemo personalmente all’ indirizzo di posta elettronica da lei indicato. Tutti i dati resteranno riservati: non compariranno sul sito nè saranno diffusi in alcun modo, secondo la normativa sulla privacy e soprattutto secondo le regole che tutelano il segreto professionale. La valutazione dei risultati le verrà fornita a titolo gratuito.
Sonnolenza diurna e incidenti stradali
La causa più frequente di sonnolenza diurna è la deprivazione di sonno notturno.
La seconda causa sono le apnee del sonno.
La sonnolenza è semplicemente il meccanismo che ci porta dalla veglia al sonno: si tratta quindi di uno stato indispensabile nella nostra vita. I problemi si creano quando la sonnolenza compare nei momenti meno opportuni, tipicamente mentre si svolgono mansioni noiose e ripetitive ma anche pericolose.
La guida dell’auto è una di queste, e la sonnolenza è una delle cause più diffuse di incidenti stradali (“colpo di sonno”), probabilmente più importante dell’alcool e della velocità, che sono più note e pubblicizzate.
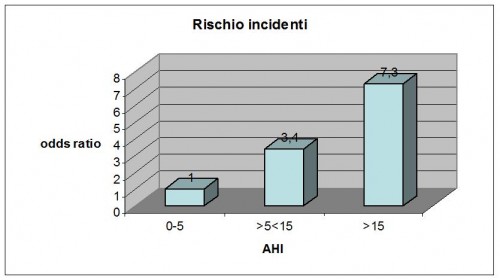
Diversi studi hanno dimostrato la correlazione stretta fra apnee del sonno e incidenti stradali. La figura che segue sintetizza i risultati di uno di questi, eseguito a partire da una popolazione sana controllata per molto tempo (Wisconsin Sleep Cohort Study, Young et al 1997).
Sull’asse orizzontale del grafico sono rappresentati tre livelli di ostruzione respiratoria, descritti in base allo AHI. Il primo livello (AHI 0-5) rappresenta i soggetti senza un numero significativo di apnee del sonno, ed è considerato il livello di riferimento (rischio = 1). Il secondo (AHI fra 5 e 15) rappresenta i casi di apnea ostruttiva lieve. Il terzo i casi di apnea da moderata a grave (AHI maggiore di 15).
Come si vede nel grafico i soggetti con apnea lieve hanno un rischio 3,4 volte superiore di avere incidenti stradali rispetto ai soggetti del gruppo 1 (“sani”), mentre i soggetti con apnea moderata-grave hanno 7,3 volte più probabilità di avere incidenti stradali.
Altri studi hanno dimostrato la stessa correlazione partendo da punti di vista diversi: per esempio il gruppo spagnolo di Teràn-Santos ha esaminato 102 persone che avevano subito una terapia d’urgenza per incidenti stradali nell’ospedale di Burgos, e li ha messi a confronto con 152 soggetti di analoghe caratteristiche (età , sesso etc) scelti a caso negli ospedali cittadini. I soggetti con AHI superiore a 10 avevano avuto un numero di incidenti stradali (abbastanza gravi da richiedere cure urgenti) 6,3 volte più alto di chi aveva AHI minore di 10. Si tratta di una correlazione ancora maggiore (lo AHI scelto è più basso), e questo si può spiegare considerando che il campione del Wisconsin era costituito da una popolazione lavorativa sana, mentre quello di Burgos da pazienti ricorverati per incidenti stradali. Un altro dato interessante di questo studio è il fatto che il consumo di alcool, anche in piccole dosi, nel giorno dell’incidente amplifica ancora di più gli effetti delle apnee del sonno, portando il rischio a 11,3 volte. Questo significa, in parole povere, che anche un bicchiere di vino può avere conseguenze drammatiche per una persona affetta da OSAS.
Come si valutano le apnee
Definizioni:
- Apnea = interruzione completa del flusso respiratorio, per almeno 10 secondi
- Ipopnea = riduzione del flusso respiratorio di almeno il 50%, per almeno 10 secondi
- OSAS = Obstructive Sleep Apnea Syndrome è la sindrome delle apnee del sonno
L’esame più completo per la diagnosi della sindrome delle apnee del sonno, e di gran parte degli altri disturbi del sonno, è la polisonnografia. L’esame si effettua in una notte di ricovero ospedaliero, in un laboratorio del sonno, e comprende un esame elettroencefalografico (registrazione delle onde elettriche emesse dal cervello, che permette di valutare le diverse fasi del sonno e i risvegli con estrema precisione), associato ad un esame elettromiografico (di solito si registrano i movimenti dei muscoli della mandibola e delle gambe), elettrooculografia che permette di valutare i movimenti degli occhi, elettrocardiografico, ossimetrico (saturazione di ossigeno del sangue) e respiratorio (flussi respiratori, russamento); inoltre vengono misurati i movimenti respiratori, la posizione del paziente e a volte altri parametri. Di solito si esegue anche un filmato, che permette di vedere i movimenti del soggetto nel sonno.
La polisonnografia è un esame estremamente utile e attendibile, ma è impegnativo per il paziente, complesso e costoso: richiede una notte di ricovero, con la presenza costante di un tecnico del sonno nella stanza adiacente a quella dove dorme il paziente, e una successiva valutazione specialistica.
Spesso la sindrome delle apnee del sonno può essere diagnosticata con un esame più semplice: il monitoraggio del sonno. La polisonnografia completa viene invece riservata ai casi dubbi o particolarmente complessi (si vedano le linee guida della Associazione Italiana di Medicina del Sonno). Il monitoraggio del sonno si esegue a casa propria, con un’apparecchiatura più semplice che di solito viene applicata dallo stesso paziente, istruito in precedenza su come usarla.
I dati forniti dal monitoraggio del sonno sono in buona parte gli stessi della polisonnografia, almeno per quanto riguarda la apnee ostruttive. In particolare si rileva la presenza di apnee, ipopnee, russamento, altre alterazioni del flusso respiratorio, frequenza cardiaca e desaturazioni (episodi di diminuzione della concentrazione di ossigeno nel sangue). Da queste informazioni si ricavano diversi indici. I più usati sono:
- AHI (Apnea Hypopnea Index) è l’indice più utilizzato e conosciuto. E’ dato dalla somma delle apnee e ipopnee per ogni ora di sonno considerato dall’esame.
- ODI (Oxygen Desaturation Index) esprime il numero di episodi per ora in cui la saturazione di ossigeno del sangue scende di almeno il 4% della saturazione basale di quel soggetto.
- Tempo di desaturazione è il tempo (in minuti o in percentuale sul tempo di sonno) che il paziente passa con una saturazione sotto al normale. Di solito viene fornito in dettaglio il tempo sotto il 90%, sotto l’85%, sotto l’80%. E’ molto importante soprattutto nelle apnee gravi.
La gravità della malattia viene definita soprattutto in base allo AHI:
- AHI 5-15 = OSAS lieve
- AHI 15-30 = OSAS moderata
- AHI maggiore di 30 = OSAS grave