Articoli per la parola chiave ‘sonnolenza’
Articoli scientifici sulla OSAS
1) Alcune revisioni della letteratura, con bibliografia molto completa:
- Obstructive Sleep Apnea Caples Sean M, Apoor S. Gami, Virend K. Somers – Focus (annals of internal medicine, 2005)
- Obstructive sleep apnoea Flemons Ward W – NEJM 2002
- Obstructive sleep apnoea Malhotra A, White DP – Lancet, 2002 (ABS)
- Sleep Apnea White David P. – Proc Am Thorac Soc, 2006
- Pathophysiology of Adult Obstructive Sleep Apnea Eckert Danny J. and Atul Malhotra – Proc Am Thorac Soc Vol 5. pp 144–153, 2008
2) Anatomia comparata : OSA e acquisizione del linguaggio
- The Great Leap Forward: the anatomic basis for the acquisition of speech and obstructive sleep apnea Davidson TM Sleep medicine, 2003
3) Informazioni cliniche, soprattutto su presentazioni atipiche della malattia:
- Adult Obstructive Sleep Apnea Pathophysiology and Diagnosis Patil Susheel P., Hartmut Schneider, Alan R. Schwartz, and Philip L. Smith Chest, 2007
4) Epidemiologia, studi sulla mortalità da OSAS e sulla correlazione con l’ipertensione arteriosa
- Mortality and apnea index in obstructive sleep apnea. Experience in 385 male patients He J, M H Kryger, F J Zorick, W Conway, and T Roth Chest, 1988
- Sleep Disordered Breathing and Mortality: Eighteen-Year Follow-up of the Wisconsin Sleep Cohort Young Terry, Laurel Finn, Paul E. Peppard, Mariana Szklo-Coxe, Diane Austin, F. Javier Nieto, Robin Stubbs, and K. Mae Hla Sleep, 2008
- Prospective Study of the Association between Sleep-Disordered Breathing and Hypertension Peppard Paul E., Terry Young, Mari Palta,, and James Skatrud NEJM, 2000
- Sleep-related breathing as a of hypertension: fact or fiction? Silverberg, Donald S; Oksenberg, Arie; Iaina, Adrian Current opinion in Nephrology and Hypertension, 1998 No ABS
- Sleep apnea as a risk factor for hypertension Sharabi Yehonatan, Yaron Dagan and Ehud Grossman Current Opinion in Nephrology and Hypertension, 2004
- Sleep Apnea and Cardiovascular Disease Somers Virend K., David P. White, Raouf Amin, William T. Abraham, Fernando Costa, Antonio Culebras, Stephen Daniels, John S. Floras, Carl E. Hunt, Lyle J. Olson, Thomas G. Pickering, Richard Russell, Mary Woo, Terry Young Circulation, 2008
5) OSAS e incidenti stradali:
- Sleepiness, Driving and accidents: sleep-disordered breathing and motor vehicle accidents Young T, J Blustein, L Finn, M Palta Sleep, 1997 Sleep Vol20No8
- The association between Sleep Apnea and the risk of traffic accidents Teràn-Santos J., A. Jimenez-Gomez, J. Cordero-Guevara, and theroup Burgos-Santander NEJM, 1999
6) OSAS e insufficienza cardiaca
- Influence of Obstructive Sleep Apnea on Mortality in Patients With Heart Failure Wang Hanqiao, John D. Parker, Gary E. Newton, John S. Floras, Susanna Mak, Kuo-Liang Chiu, Pimon Ruttanaumpawan, George Tomlinson, Douglas Bradley, Toronto, Ontario, Canada J Am Coll Cardiol, 2007
7) OSAS e infarto del miocardio
- Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study Marin J., S. Carrizo, E. Vicente, A. Agusti The Lancet, Volume 365, Issue 9464, Pages 1046-1053
8) OSAS e aterosclerosi
- Obstructive Sleep Apnea and Atherosclerosis A New Paradigm Lorenzi-Filho Geraldo, Luciano F. Drager – AJRCCM, 2007
- Chronic Intermittent Hypoxia Induces Atherosclerosis Savransky Vladimir, Ashika Nanayakkara, Jianguo Li, Shannon Bevans, Philip L. Smith, Annabelle Rodriguez, and Vsevolod Y. Polotsky – AJRCCM, 2007
Sonnolenza diurna e incidenti stradali
La causa più frequente di sonnolenza diurna è la deprivazione di sonno notturno.
La seconda causa sono le apnee del sonno.
La sonnolenza è semplicemente il meccanismo che ci porta dalla veglia al sonno: si tratta quindi di uno stato indispensabile nella nostra vita. I problemi si creano quando la sonnolenza compare nei momenti meno opportuni, tipicamente mentre si svolgono mansioni noiose e ripetitive ma anche pericolose.
La guida dell’auto è una di queste, e la sonnolenza è una delle cause più diffuse di incidenti stradali (“colpo di sonno”), probabilmente più importante dell’alcool e della velocità, che sono più note e pubblicizzate.
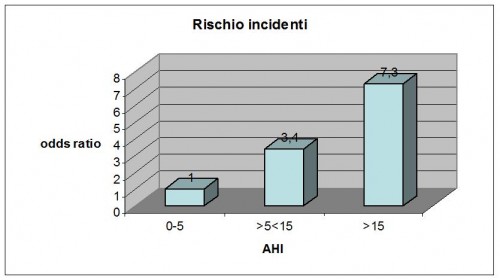
Diversi studi hanno dimostrato la correlazione stretta fra apnee del sonno e incidenti stradali. La figura che segue sintetizza i risultati di uno di questi, eseguito a partire da una popolazione sana controllata per molto tempo (Wisconsin Sleep Cohort Study, Young et al 1997).
Sull’asse orizzontale del grafico sono rappresentati tre livelli di ostruzione respiratoria, descritti in base allo AHI. Il primo livello (AHI 0-5) rappresenta i soggetti senza un numero significativo di apnee del sonno, ed è considerato il livello di riferimento (rischio = 1). Il secondo (AHI fra 5 e 15) rappresenta i casi di apnea ostruttiva lieve. Il terzo i casi di apnea da moderata a grave (AHI maggiore di 15).
Come si vede nel grafico i soggetti con apnea lieve hanno un rischio 3,4 volte superiore di avere incidenti stradali rispetto ai soggetti del gruppo 1 (“sani”), mentre i soggetti con apnea moderata-grave hanno 7,3 volte più probabilità di avere incidenti stradali.
Altri studi hanno dimostrato la stessa correlazione partendo da punti di vista diversi: per esempio il gruppo spagnolo di Teràn-Santos ha esaminato 102 persone che avevano subito una terapia d’urgenza per incidenti stradali nell’ospedale di Burgos, e li ha messi a confronto con 152 soggetti di analoghe caratteristiche (età , sesso etc) scelti a caso negli ospedali cittadini. I soggetti con AHI superiore a 10 avevano avuto un numero di incidenti stradali (abbastanza gravi da richiedere cure urgenti) 6,3 volte più alto di chi aveva AHI minore di 10. Si tratta di una correlazione ancora maggiore (lo AHI scelto è più basso), e questo si può spiegare considerando che il campione del Wisconsin era costituito da una popolazione lavorativa sana, mentre quello di Burgos da pazienti ricorverati per incidenti stradali. Un altro dato interessante di questo studio è il fatto che il consumo di alcool, anche in piccole dosi, nel giorno dell’incidente amplifica ancora di più gli effetti delle apnee del sonno, portando il rischio a 11,3 volte. Questo significa, in parole povere, che anche un bicchiere di vino può avere conseguenze drammatiche per una persona affetta da OSAS.
Breve storia degli apparecchi dentali
La sindrome delle apnee del sonno (Obstructive Sleep Apnea Syndrome, OSAS) è stata descritta in modo magistrale da Charles Dickens nel “Circolo Pickwick” nel 1830. Il vetturino “Fat Joe” del romanzo era obeso, si addormentava dappertutto e russava fragorosamente. Qui lo vediamo in un disegno d’epoca.
Il medico inglese Broadbent ne diede una descrizione molto accurata nel 1877, ma la cosa non ebbe seguito.
La descrizione attuale della OSAS fu accettata dalla comunità scientifica nei termini attuali solo negli anni ’70 del ‘900. Nel 1980 Colin Sullivan ha inventato la CPAP, che da allora è la terapia di elezione per le forme gravi di apnea del sonno. Pochissimi anni dopo era chiaro che si tratta di una terapia estremamente efficace ma accettata con difficoltà da molti pazienti, soprattutto dai meno gravi.
Nei primi anni ’80 si è quindi iniziato ad utilizzare apparecchi ortodontici, nati per la correzione dei difetti di occlusione, per portare avanti la mandibola e impedire alla lingua di cadere indietro e ostacolare il passaggio dell’aria (vedi la pagina meccanismo di azione).
Negli anni ’90 questa terapia si era già diffusa negli USA, in Canada e in Australia, e poi nei paesi del nord Europa, e sono stati inventati diversi apparecchi dentali dedicati appositamente a questo scopo. In generale si è passati da apparecchi “monoblocco”, che cioè uniscono le due arcate dentali fra loro in modo rigido, a dispositivi separati per ognuna delle due arcate, che poi vengono accoppiate con dispositivi regolabili: piccole viti o barrette di plastica.
Questa flessibilità permette:
- una certa libertà di movimento alla mandibola nella notte (bere, parlare…)
- la regolazione fine dell’avanzamento della mandibola, per migliorare efficacia e comfort
Questi dispositivi sono usati ancora oggi, dopo vari perfezionamenti. In generale sono più confortevoli e più facilmente accettati dei loro predecessori.
La letteratura scientifica su questo argomento è cresciuta enormemente: una revisione curata per la AASM nel 1995 da Schmidt-Nowara et al censiva 21 articoli scientifici sugli apparecchi dentali per la cura delle apnee del sonno. Dieci anni dopo è stato realizzato un aggiornamento, a cura di Ferguson et al, pubblicato nel 2006: venivano selezionati 131 articoli, che sono stati utilizzati per la revisione.
Dopo di allora sono stati pubblicati molti studi significativi, che in generale denotano una maggiore propensione, rispetto agli anni precedenti, ad utilizzare gli apparecchi dentali anche nella terapia di forme gravi di sindrome delle apnee del sonno. L’altra novità degli ultimi anni è una minore preoccupazione, rispetto al passato, nell’effettuare avanzamenti anche molto importanti della mandibola rispetto alla posizione abituale. A questo corrispondono risultati migliori anche nella terapia delle forme gravi di OSAS.
Iniziano a comparire anche studi sui risultati obiettivi, cioè misurati da un osservatore esterno, della terapia con apparecchi dentali sulla sonnolenza (Hoekema 2007, Gagnadoux 2009) e sulla ipertensione arteriosa (Barnes 2004, Gotsopoulos 2004, Yoshida 2006, Andrèn 2009).