Articoli per la parola chiave ‘Risvegli’
Filmato sulla apnea del sonno
Il filmato che potete vedere, pubblicato su youtube un anno fa, è una buona introduzione al problema delle apnee del sonno. Vedete il paziente che dorme, con uno strumento al polso (è un pulsiossimetro, e serve a misurare la quantità di ossigeno nel sangue). Fa qualche respiro rumoroso, poi la respirazione si arresta: è in apnea. Poi ancora qualche episodio di russamento, poi va di nuovo in apnea, stavolta più a lungo.
Durante l’apnea una animazione mostra il meccanismo di ostruzione delle vie aeree. Poi dal cervello partono gli impulsi, raffigurati come palline, che determinano il risveglio (sonno più superficiale) e la ripresa degli atti respiratori. Segue poi un’altra apnea… e il ciclo si ripete.
Conseguenze dell’ipossia
L’arresto periodico della respirazione durante il sonno causa ipossiemia (cioè diminuzione della quantità di ossigeno presente nel sangue arterioso), e questa a sua volta provoca ipossia periferica: diminuisce l’ossigenazione dei tessuti del corpo. Lo stesso motivo (l’ostruzione respiratoria) determina anche ipercapnia (aumento della concentrazione di anidride carbonica nel sangue). Entrambi i fenomeni provocano la risposta dei meccanismi deputati a gestire le situazioni di deficit respiratorio: si tratta di una situazione di emergenza e il nostro corpo reagisce prontamente. La cascata di eventi che si viene a determinare è complessa; per una descrizione completa si rimanda agli articoli sulla OSAS. (1,2,3,4,5,6,7)
Molto schematicamente riassumiamo i fenomeni che accadono:
- Ipossia e risvegli attivano il sistema nervoso simpatico ( che in condizioni normali è poco attivo durante gran parte delle ore di sonno), con aumento di produzione di adrenalina e altri mediatori chimici tipici delle situazioni di stress. Questo meccanismo agisce in sinergia con le alterazioni “fisiche” causate dalle apnee, cioè dall’aumento della pressione negativa intratoracica (vedi reflusso gastro-esofageo), causando una alterazione della dinamica della circolazione del sangue. Ne risultano vasocostrizione, aumento della frequenza cardiaca e della pressione arteriosa, aumento del ritorno venoso al cuore (cosiddetto pre-carico) e della resistenza al flusso arterioso (post-carico).
- L’ipossia e la ipercapnia attivano anche altri meccanismi complessi, che sono stati indagati soprattutto negli ultimi anni:
- Aumenta la coagulabilità del sangue che provoca un aumento del rischio di trombosi.
- Si crea anche una disfunzione endoteliale, con aumento di produzione della endotelina (che è un vasocostrittore periferico) e diminuzione della produzione di ossido nitrico (che invece dilata i vasi).
- Aumenta la liberazione di mediatori dell’infiammazione (proteina C reattiva, citochine infiammatorie e altri).
- L’ipossia crea anche stress ossidativo vascolare.
Tutti questi eventi contribuiscono a determinare una sofferenza vascolare periferica, i cui effetti si sommano a quelli descritti al punto 1) nel provocare una serie di conseguenze gravi e importanti:
- IPERTENSIONE ARTERIOSA. Fra tutte le conseguenze della OSAS è la più studiata e documentata. La probabilità di avere un innalzamento di pressione arteriosa aumenta in modo lineare con l’aumentare della gravità della OSAS. La OSAS è la più importante causa conosciuta di ipertensione arteriosa (Young 1996 e 2004, Portaluppi 1997, Silverberg 1998, Peppard 2000, Sharabi 2004). Pubblicheremo a breve una pagina dove si descrivono in modo più dettagliato le relazioni fra apnee del sonno e ipertensione.
- CARDIOPATIA CORONARICA, con aumentata frequenza di INFARTO DEL MIOCARDIO E ANGINA PECTORIS. La frequenza e la gravità di queste patologie sono aumentate sia a causa di tutti i meccanismi descritti sopra, sia dalla ipertensione arteriosa associata. (Caples 2005, Marin 2005)
- ICTUS CEREBRALE E T.I.A. (incidenti ischemici transitori) sono anch’essi notevolmente più frequenti in soggetti con OSAS (Shahar 2001, Arzt et al. 2005)
- ARITMIE CARDIACHE di diversi tipi, in particolare la fibrillazione atriale, sono correlate in modo significativo con le apnee del sonno (Mehra et al. 2005, Stevenson et al 2008)
- INSUFFICIENZA CARDIACA: gli studi effettuati finora suggeriscono una forte correlazione con la OSAS, e anche un netto miglioramento della prognosi della insufficienza cardiaca se la OSAS viene trattata. (Shahar 2001, Wang 2007)
- DIABETE: la OSAS causa un aumento della resistenza all’insulina e della glicemia a digiuno. La correlazione con la frequenza del diabete è ancora oggetto di studi. Sembra accertato che il diabete in soggetti con OSAS tende ad essere più grave e più difficile da curare. (Shaw 2008)
- Malattie oculari: la sindrome delle apnee del sonno è una delle due cause principali del GLAUCOMA A BASSA PRESSIONE. Per altre patologie oculari ci sono studi in corso.
Apnee del sonno
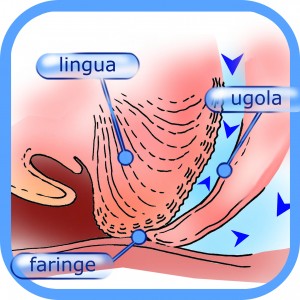
Nel capitolo sul russamento abbiamo esaminato il meccanismo che porta alla ostruzione parziale delle vie aeree. Quando l’ostruzione delle vie aeree diventa più grave, si arriva alla chiusura parziale o completa, illustrata nelle figure che seguono. Si parla allora di sindrome delle apnee ostruttive del sonno, nota anche come OSAS (Obstructive Sleep Apnea Syndrome).
I meccanismi sono gli stessi già descritti per il russamento.
Come introduzione “leggera” all’argomento vi suggeriamo un video su un epidodio di apnea del sonno (con drammatizzazione musicale) comparso un anno fa su Youtube. Dura circa un minuto e fa capire abbastanza bene cosa succede al paziente in questa situazione. Oppure il video che abbiamo pubblicato da poco “Apnea del sonno in 4 minuti“, che spiega più diffusamente il problema e comprende anche il tracciato cardio-respiratorio del sonno.
Va notato che nei soggetti con OSAS il calibro delle vie aeree è diminuito ancor più che nei russatori (Schwab 1993, 2003, Schwab-Strohl 2003), ma la attività neuromuscolare di base è maggiore che nei soggetti senza OSAS (Fogel et al. 2001, Malhotra et al.2002). Questo consente una respirazione normale finchè il soggetto è sveglio, ma nel sonno il tono muscolare diminuisce, il calibro delle vie respiratorie si riduce, la mandibola cade all’indietro e ruota (spesso la bocca è aperta) e le vie aeree superiori si chiudono (Clark et al 1996, Thornton 1998).
Se la chiusura è parziale si determina una riduzione del flusso aereo (ipopnea). Quando la faringe si chiude completamente, la respirazione cessa (apnea). Questa situazione è potenzialmente mortale. Man mano che l’apnea procede, l’ossigeno nel sangue diminuisce (ipossiemia) e la anidride carbonica aumenta (ipercapnia): il cervello viene avvertito di ciò, e invia una sorta di messaggio di allarme (liberando adrenalina e aumentando l’attivazione del cosiddetto sistema simpatico).
La conseguenza più importante è il risveglio del cervello stesso (“arousal“) che provoca l’attivazione dei muscoli dilatatori della faringe (quelli che si rilassano nel sonno) e quindi la sospensione dell’apnea: il soggetto effettua di solito tre o quattro respiri fragorosi, e l’ossigenazione torna a livelli accettabili. I risvegli sono nella grande maggioranza dei casi di brevissima durata, e non vengono ricordati al mattino. Qualche volta invece il paziente si sveglia con la sensazione di soffocare (del tutto realistica), e questo è un sintomo importante di probabile sindrome delle apnee del sonno.
Dopo il risveglio la situazione si normalizza, il sonno torna profondo, le vie aeree possono di nuovo chiudersi per effetto del rilassamento muscolare, e il ciclo ricomincia. Questa situazione di “va e vieni” fra periodi di apnea e momenti di iperventilazione può ripetersi anche centinaia di volte nel corso di una notte.
Se esaminiamo il filmato di un paziente con una forma grave di apnea del sonno (ad esempio “Apnea del sonno in 4 minuti“, oppure “What is sleep apnea”), la cosa sorprendente è che il paziente sia ancora vivo dopo una notte passata quasi senza respirare.
Gli effetti dannosi causati da questa situazione sono parecchi, e spesso gravi. Li esaminiamo nelle pagine dedicate alle conseguenze delle apnee del sonno.